Isabel Espinoza
Abogada summa cum laude por la Universidad de Lima, asociada del área de Litigios y Controversias del Estudio Muñiz. Especialista en Derecho procesal civil y constitucional.
Andrea Cano
Médico cirujano y gineco-obstetra por la Universidad de San Martín de Porres, ginecóloga en la Clínica San Felipe y Essalud, CEO de Ginequísima.
El Marco Normativo del Aborto Terapéutico: De la Ampliación a la Restricción
Con fecha 26 de junio de 2025, ha sido emitida la Resolución Directoral N.º 200-2025-DG-INMP/MINSA, que aprueba la nueva «Guía de Procedimiento de Aborto Terapéutico del Instituto Nacional Materno Perinatal». Esta actualización significó un retroceso normativo importante en la medida de que redujo las causales de aborto terapéutico de 15 a 11, eliminando de forma expresa razones válidas como la violación sexual en niñas y adolescentes, así como las malformaciones fetales incompatibles con la vida.
Este cambio representó un retroceso frente a los avances progresivos que logró el estado peruano en materia de salud sexual y reproductiva por más de una década. Es importante recordar que el Instituto Nacional Materno Perinatal es el Instituto Nacional encargado de otorgar atención de forma especializada a la salud sexual y reproductiva de las mujeres en el Perú en las distintas etapas de su vida, así como del neonato, quién es el recién nacido en sus primeros 28 días de vida.
Asimismo, no se debe perder de vista que el aborto terapéutico no está penalizado en el Perú desde 1924. No obstante, fue recién en el año 2014 cuando se aprobó la primera guía técnica oficial para su aplicación en los centros de salud públicos. Esto ocurrió a pesar de que, desde los años 90, el Perú ya había asumido compromisos internacionales —como la CEDAW (1982), la Conferencia de El Cairo (1994) y la de Beijing (1995)— que lo obligaban a garantizar los derechos sexuales y reproductivos de la población (Chávez & Guerrero, 2007, pp. 12-13).
Aunando en ello, en junio de 2014, se aprobó la Resolución Ministerial N.° 486-2014/MINSA, primera normativa que reguló el aborto terapéutico vía guía técnica. Esta Guía Técnica Nacional tenía como objetivo establecer un procedimiento estandarizado para brindar atención integral a las gestantes que requirieran la interrupción voluntaria del embarazo menor de 22 semanas, únicamente cuando esta fuera necesaria para salvar su vida o evitar un daño grave y permanente en su salud. Esta guía se elaboró con un enfoque en derechos humanos, calidad, género e interculturalidad, pero se limitaba exclusivamente a lo establecido en el artículo 119 del Código Penal, sin contemplar otras causales como violación sexual o malformaciones fetales.
No es recién en noviembre de 2020 que se publicó la Resolución Directoral N.° 230-2020-DG-INMP/MINSA, que actualizó la “Guía de Práctica Clínica y de Procedimientos para la atención del aborto terapéutico”. Esta nueva guía fue elaborada por médicos especialistas en Ginecología y Obstetricia del Instituto Nacional Materno Perinatal, la Sociedad Peruana de Obstetricia y Ginecología (SPOG). Además, contó con apoyo técnico y metodológico de la Federación Internacional de Ginecología y Obstetricia (FIGO) para la atención del aborto terapéutico. Por primera vez en la historia del Perú, se incluyó como indicaciones válidas los casos de violación sexual y los embarazos con malformaciones fetales incompatibles con la vida extrauterina.
Estas incorporaciones no respondieron a decisiones arbitrarias ni a presiones coyunturales políticas, sino que fueron resultado directo de una necesidad clínica ampliamente reconocida por la comunidad médica, respaldada por evidencia científica sólida y por el consenso técnico de instituciones nacionales e internacionales especializadas en salud materna. Diversas situaciones complejas, como embarazos producto de violación sexual o casos de malformaciones fetales incompatibles con la vida extrauterina, representaban desafíos reales para los profesionales de la salud, quienes se enfrentaban a vacíos normativos y dilemas éticos en ausencia de un marco claro.
En suma, la inclusión de estas causales fue un avance técnico y ético que reconocía la complejidad de ciertos embarazos de riesgo y ponía en el centro la protección de la salud integral de la gestante, con un enfoque basado en derechos humanos, calidad en la atención y dignidad.
Este avance fue reafirmado, posteriormente, en abril de 2024, con la publicación de la Resolución Directoral N.º 100-2024-DG-INMP/MINSA que actualizó la Guía de Práctica Clínica y de Procedimientos para la atención del aborto terapéutico. Esta actualización mantuvo las causales incorporadas en el año 2020 y precisó de manera más técnica y clínica esta guía, ampliado a su vez, su alcance operativo, especialmente en menores de edad y violencia sexual. Asimismo, estableció rutas clínicas claras (formatos de consentimiento, evaluación por juntas médicas, etc.).
Es importante destacar que la actualización de la Guía de Procedimientos para la Atención del Aborto Terapéutico en el 2024 estuvo técnica y éticamente sustentada por un consenso multisectorial. Esta revisión contó con el respaldo de 09 sociedades científicas, entre las cuales destacaron, el Instituto Nacional Materno Perinatal, el Ministerio de Salud, la SPOG, así como de organismos internacionales como el Fondo de Poblaciones de las Naciones Unidas (UNFPA), el Fondo de las Naciones Unidas para la Infancia (UNICEF), la Federación Latinoamericana de Sociedades de Obstetricia y Ginecología (FLASOG) y la organización PROMSEX, lo cual garantizó que los criterios adoptados respondan a evidencia científica, estándares de salud pública y un enfoque claro de derechos humanos.
Sin embargo, toda esta evolución se ve comprometida con la publicación de la Resolución Directoral N.º 200-2025-DG-INMP/MINSA, la cual actualizó y sustituyó parcialmente la guía aprobada en 2024, reduciendo las causales de aborto terapéutico de 15 a 11, eliminando de manera expresa la violación sexual a menores y adolescentes y las malformaciones fetales como razones válidas para su aplicación.
Evidencia Médica del Embarazo en Niñas y Adolescentes
En relación con el contexto que motivó la inclusión de causales como la violación sexual y las malformaciones fetales incompatibles con la vida en las versiones previas de la Guía de Aborto Terapéutico, resulta indispensable considerar la magnitud del embarazo en niñas y adolescentes en el Perú. Si bien las estadísticas sobre natalidad adolescente a nivel mundial y nacional presentan limitaciones en la recopilación de información y actualizaciones periódicas, la evidencia disponible refleja un panorama alarmante.
A nivel global, la tasa de natalidad en adolescentes de 15 a 19 años se estima en 41.3 nacimientos por cada 1,000 mujeres (2023). En América Latina y el Caribe, esta tasa asciende a 51.4 por cada 1,000 adolescentes, siendo una de las más elevadas del mundo. En el caso peruano, la fecundidad adolescente alcanzó un 8.4% en 2024. La situación es particularmente crítica en las zonas rurales, donde el 18.4% de las adolescentes ya son madres o se encuentran embarazadas por primera vez, frente al 7.2% en zonas urbanas.
Las cifras son aún más preocupantes entre las niñas de 10 a 14 años: cada año, más de 1,500 menores en este rango etario se convierten en madres (1,611 en 2022), lo que representa un incremento del 40% entre 2020 y 2022. Este aumento coincide con el crecimiento de las denuncias por violencia sexual. Solo en 2022 se identificaron 4,252 gestantes y 1,654 partos en niñas de 10 a 14 años.
En 2023, cada hora, nueve adolescentes de 15 a 19 años quedaban embarazadas y cinco se convertían en madres, según la Encuesta Demográfica y de Salud Familiar (ENDES), el 70% de estos embarazos no fueron planificados, lo que sugiere una fuerte relación con violencia sexual o coerción. Además, el 85 % de las gestantes de 15 años declararon haber quedado embarazadas a los 14 años, edad en la que, si bien no existe presunción legal absoluta de violación, por su especial vulnerabilidad y la frecuente asimetría en las relaciones, es altamente probable que dichos embarazos sean consecuencia de violaciones.
En 2024, el Ministerio de Salud reportó que el 14 % de las muertes maternas en el país correspondió a niñas y adolescentes menores de 19 años, fallecidas por causas vinculadas al embarazo o al parto.
Es evidente que las consecuencias de la maternidad temprana son ampliamente documentadas y se extienden más allá del riesgo inmediato del embarazo. Desde el punto de vista médico, un metaanálisis publicado en 2025 por la Revista Americana de Ginecología y Obstetricia (AJOG) evidenció una asociación significativa entre el embarazo adolescente y complicaciones como anemia materna, óbito fetal, enfermedades hipertensivas del embarazo —incluyendo preeclampsia y eclampsia—, parto prematuro y bajo peso al nacer. Por su parte, estudios de la Revista de Medicina Neonatal y Perinatal señalan una mayor incidencia de cesáreas de emergencia, depresión posparto y lactancia inadecuada en madres adolescentes.
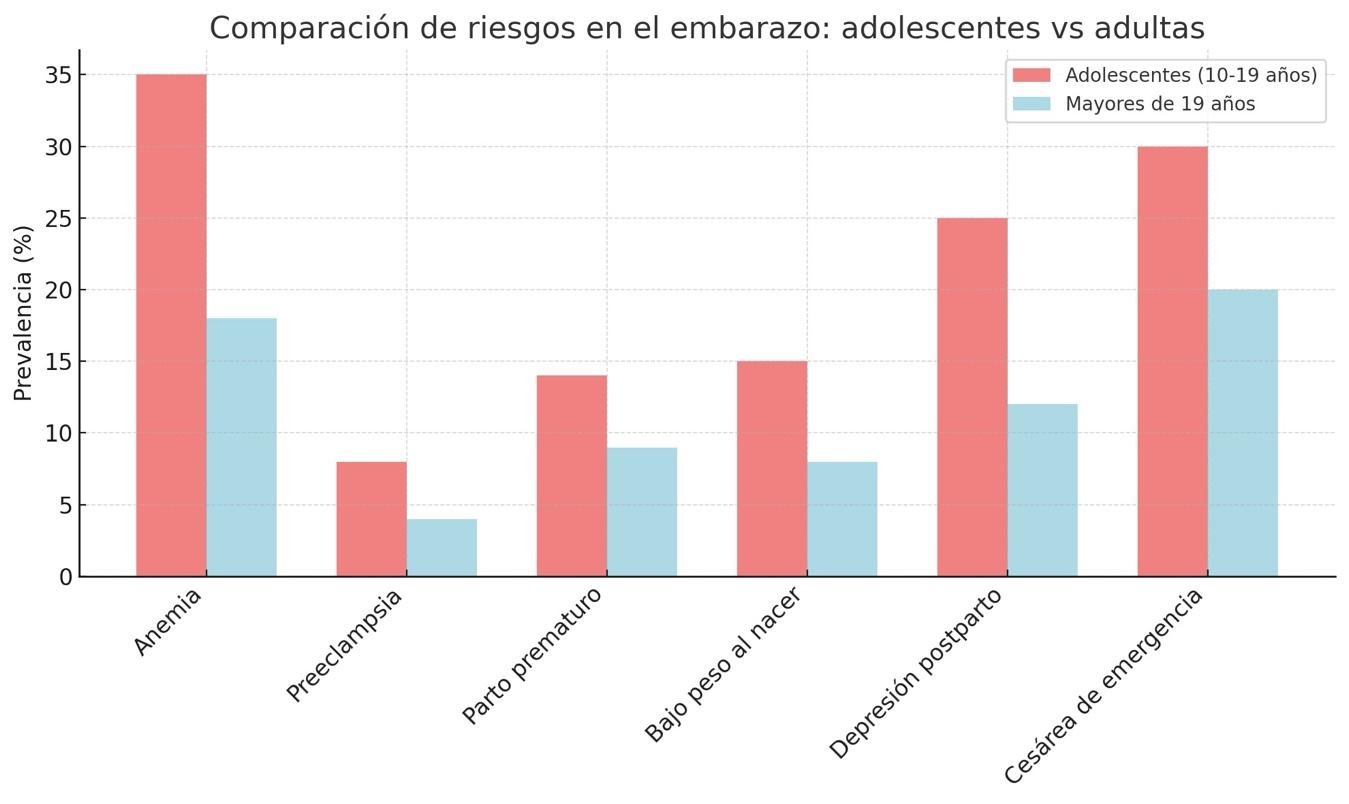
Este impacto es aún más severo en las menores de 15 años, quienes, además, registran tasas más altas de mortalidad materna y muerte neonatal temprana. Su organismo aún no ha alcanzado un desarrollo físico completo, lo que aumenta la probabilidad de complicaciones obstétricas incluyendo preeclampsia, parto prematuro y hemorragias, poniendo en riesgo directo su vida y su recuperación postparto.
Desde el plano psicológico, las niñas y adolescentes enfrentan elevados índices de depresión, estrés, baja autoestima, estigmatización social e incertidumbre sobre su futuro. Veamos:
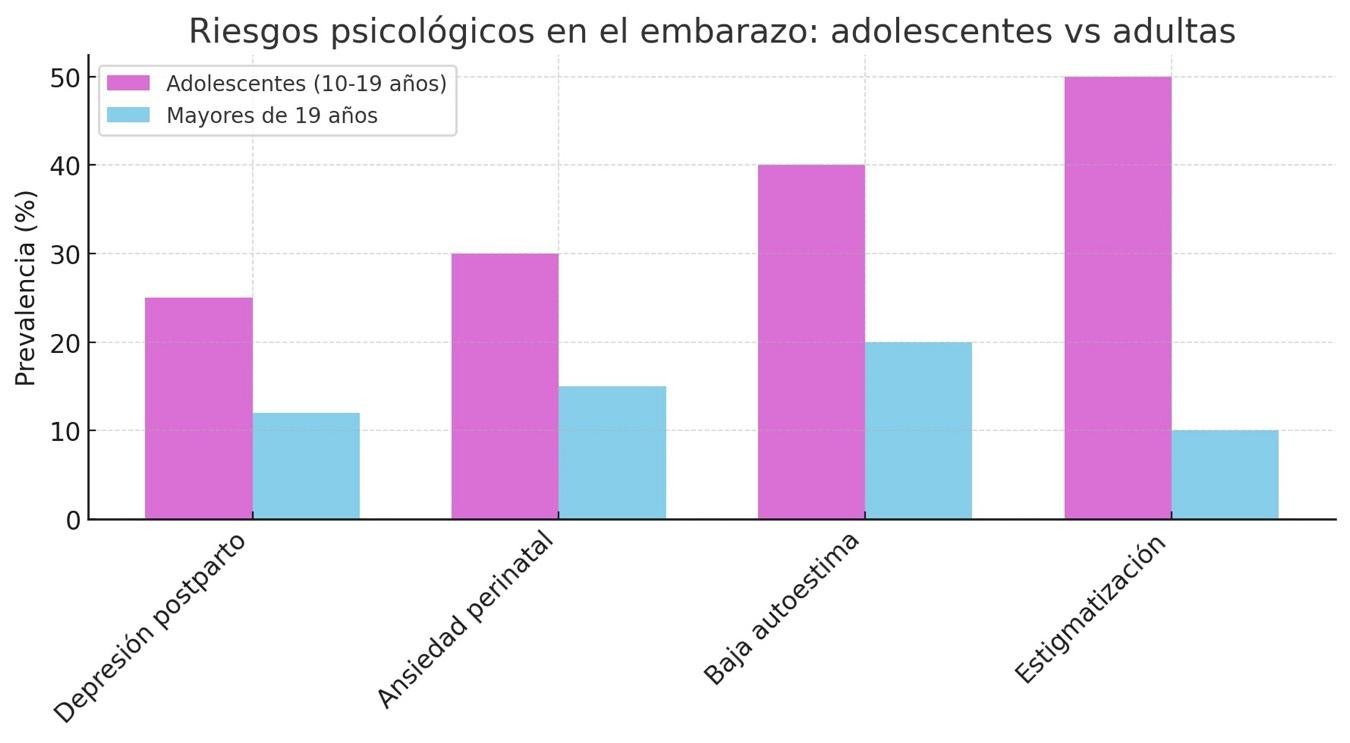
El gráfico muestra que las adolescentes embarazadas (10-19 años) presentan una prevalencia significativamente mayor de riesgos psicológicos en comparación con las mujeres mayores de 19 años. En todas las categorías evaluadas —depresión posparto, ansiedad perinatal, baja autoestima y estigmatización— las adolescentes superan ampliamente a las adultas, siendo la estigmatización el riesgo más alto, con cerca del 50%. Estos datos evidencian que el embarazo en la adolescencia está asociado a una mayor vulnerabilidad psicológica, lo que puede tener implicancias tanto para la salud mental de la madre como para el bienestar del recién nacido.
Conclusiones
En este contexto, la exclusión de causales como la violación sexual en niñas y adolescentes o las malformaciones fetales incompatibles con la vida no solo representa un retroceso en términos de política pública, sino que también configura una forma de violencia institucional. Obligar a una menor a llevar a término un embarazo, especialmente cuando es producto de una violación, expone a la gestante a riesgos físicos y psicológicos desproporcionados, vulnerando sus derechos fundamentales a la salud, a la integridad personal y a no ser sometida a tratos crueles, inhumanos o degradantes, principios reconocidos por la Constitución y tratados internacionales ratificados por el Perú.
Además, al desconocer la evidencia médica y social sobre los impactos de la maternidad forzada en menores de edad, la Resolución 200-2025-DG-INMP/MINSA coloca al Estado en una posición de incumplimiento de sus obligaciones internacionales de garantizar la salud integral y los derechos reproductivos. Lejos de fortalecer la protección de las niñas y adolescentes, esta normativa genera vacíos que incrementan su vulnerabilidad y perpetúan un ciclo de violencia y desprotección institucional, debilitando más de una década de avances normativos y comprometiendo la coherencia del marco jurídico peruano con los estándares de derechos humanos.
BIBLIOGRAFÍA
Abate BB, Sendekie AK, Alamaw AW, Tegegne KM, Kitaw TA, Bizuayehu MA, Kassaw A, Yilak G, Zemariam AB, Tilahun BD. Prevalence, determinants, and complications of adolescent pregnancy: an umbrella review of systematic reviews and meta-analyses. AJOG Glob Rep. 2025 Jan 20;5(1):100441. doi: 10.1016/j.xagr.2025.100441. Erratum in: AJOG Glob Rep. 2025 May 20;5(2):100517. doi: 10.1016/j.xagr.2025.100517. PMID: 40103846; PMCID: PMC11915151.
Chávez, S., & Guerrero, R. (2007). Un derecho negado, una responsabilidad eludida: Comportamiento del Estado Peruano frente al aborto terapéutico. PROMSEX.
Fondo de Población de las Naciones Unidas (UNFPA). (2024). Cada día, 9 adolescentes quedan embarazadas y 5 se convierten en madres en Perú [Comunicado de prensa]. UNFPA Perú. https://peru.unfpa.org/es/news/embarazoadolescenteperu2024
Instituto Nacional Materno Perinatal. (2020). Resolución Directoral N.° 230-2020-DG-INMP/MINSA que aprueba la Guía de Práctica Clínica y de Procedimientos para la atención del aborto terapéutico.
Ministerio de la Mujer y Poblaciones Vulnerables (MIMP), Programa Aurora. (2024). Casos de violencia sexual en niñas y adolescentes atendidos por CEM, enero–junio 2024 [Informe]. https://www.gob.pe/aurora
Moniz, F. M. F., Astuti, A. W., & Hakimi, M. (2024). Psychological impact of adolescent pregnancy in developing countries: A scoping review. Women Midwives and Midwifery, 4(2), 1–13. https://doi.org/10.36749/wmm.4.2.1-13
Nassar, A. H. (2015). A review of the risks and consequences of adolescent pregnancy. Journal of Neonatal-Perinatal Medicine. Disponible en PubMed.
UNFPA Perú. (2023). Embarazo adolescente: cifras preocupantes en Perú y la región [Comunicado de prensa]. https://peru.unfpa.org/es/news/embarazoadolescenteperu2023
UNFPA Perú. (2024). En el Perú, cada día doce niñas de 10–14 años quedan embarazadas [Comunicado de prensa]. https://peru.unfpa.org
World Health Organization (WHO). (2025, mayo 6). Adolescent birth rate (per 1,000 women aged 10–19 years) [Base de datos]. https://data.who.int


4 Comentarios
Es fascinante ver cómo la guía técnica para el aborto terapéutico en Perú evolucionó con la pragmática sensibilidad del siglo XXI, incorporando finalmente causales como violación y malformaciones fetales. ¡Qué progreso! Ahora, resulta irónico y un poco cómico que la última actualización de 2025, al reducir las causales, haya olvidado que la violación sexual en niñas y adolescentes sigue siendo un problema real y urgente, como demuestran las estadísticas alarmantes. Parece que algunos estándares de salud pública olvidaron incluir la lógica clínica en esta última revisión. Un paso adelante, luego un retroceso cínico.
Es fascinante ver cómo la guía técnica para el aborto terapéutico en Perú evoluciona con la modernidad, incluyendo hasta causales como violación y malformaciones fetales. ¡Qué progreso hasta que la nueva resolución decide recortar causales, dejando atrás a las niñas y adolescentes víctimas de violencia! Parece un juego de ajedrez normativo donde los derechos humanos y la evidencia médica a veces dan un paso atrás. Es como si el estado, después de tanto esfuerzo por avanzar, decidiera jugar a ajedrez suizo con la protección de las más vulnerables. Muy curioso cómo se prioriza lo técnico y luego se revoca con una nueva resolución, dejando a la población, especialmente a las niñas, con una sensación de ¿y ahora qué?. Un verdadero espectáculo de la política sanitaria.Grow a Garden Calculator pet kg
Qué curioso observar cómo las guías técnicas para el aborto terapéutico en Perú evolucionan con la misma rapidez que el cambio de moda en las zapatillas. Antaño, limitadas a salvaguardar la vida de la madre, ahora incluyen causales como la violación o malformaciones fetales, ¡hasta parece que la ciencia médica también está de moda y se anima a usar ropa de temporada! Sin embargo, la resolución de 2025 sembra quitarle el estampado vanguardista a la guía, devolviéndola a un estilo más retro. Es como si después de décadas de avanzar, decidieran poner el freno y decir: ¡Basta de innovar! ¡Volvamos a los clásicos!. ¿Será un регрессo o solo un momento pasajero en la moda política de la salud?speed stars đua tốc độ
Es fascinante ver cómo la guía técnica para abortos terapéuticos en Perú evoluciona con la pragmatismo médico, incluyendo hasta causales como violación o malformaciones fetales. Sin embargo, la decisión de 2025 de aclarar esto al eliminarlas parece un retroceso cínico, como si dijéramos ¡bueno, olvidemos la evidencia y la ética por un momento!. Es como si un chef renunciara a usar tomate solo porque un cliente caprichoso no le gustó ese día. La evolución técnica y luego el recorte final de causales es un bocado confuso de política pública, dejando a un lado el consenso médico y las necesidades reales, como si la salud y los derechos de las niñas y adolescentes fueran un menú a elegir, en lugar de un derecho fundamental.quay random